Риносинусит у кошек — симптомы
Симптомы представляют собой в основном персистирующий или хронический насморк. Выделения могут быть односторонние, но чаще двусторонние и имеют слизисто-гнойный характер. Иногда выделения бывают с примесью крови.
К другим клиническим признакам относятся чихание, хрипы при дыхании, выделения из глаз. Реже бывают рвота, кашель и анорексия.
Клинический осмотр, как правило, не выявляет ничего кроме того, что касается носовых ходов и синусов. Могут быть видны выделения из носа, но не всегда, так как кошки обычно очень чистоплотны.
Если наблюдается деформация морды, полная обструкция воздушного потока, тяжелые заболевания зубов, то следует предполагать другой диагноз.
Риносинусит у кошек обычно не доставляет болезненных ощущений, но может вызывать дискомфорт.
Диагностика FIP
К сожалению, ни одного простого и достоверного прижизненного анализа на инфекционный перитонит кошек не существует.
Методом, позволяющим поставить окончательный диагноз, является проведение гистопаталогического исследования, что осуществляется посмертно. Некоторые лаборатории и производители тестов называют предлагаемые исследования ”тестами на FIP”, хотя на самом деле они являются тестами для выявления коронавируса или антител к нему.
Сравнительно недавно в практику ведущих ветеринарный врачей в Европе внедрен имунофлуоресцентный тест, который позволяет определить вирус в макрофагах в брюшине при выпотной форме и обратная ПЦР. В РФ на данный момент коммерческим недоступны и не применяется.
Постановка диагноза FIP с большой степенью вероятности — сложный процесс и сопряжена с необходимостью выполнять сложный протокол из нескольких тестов.
Владелец же оказывается в ситуации, когда после проведения дорогостоящей диагностики получает результат — FIP, а значит, животное обречено.
FIP считается заболеванием, сложным для диагностики, еще и из-за наличия большого количества заболеваний со схожей симптоматикой
Поскольку кошек с FIP обычно эвтаназируют в связи с безнадежным прогнозом, чрезвычайно важно отличать инфекционный перитонит от других, тяжелых, но поддающихся лечению заболеваний.
Диагностика FIP, позволяющая выявить порядка 90% случаев, должна состоять из 4 компонентов:
Важно! Многие здоровые кошки и кошки, больные не FIP могут иметь антитела к коронавирусной инфекции. Единственный тест НЕ является достаточным диагностическим критерием для постановки диагноза FIP!
- Определения общего белка и соотношения альбумин/глобулин в выпоте или в плазме крови — у кошек с FIP общее содержание белка в выпоте обычно выше 35 г/л, баланс смещен в сторону глобулинов, соотношение A/G отношение. (при отношении A/G ниже 0,4 верятность диагноза FIP высока; при A/G выше 0,8 напротив, этот диагноз можно исключить. Промежуточные значения требуют дополнительной диагностики.
- Определение уровня альфа-1 кислого гликопротеина (AGP) — это белок острой фазы, который при FIP обычно зничительно повышен — до 1500 мг/мл. При кардиопатологии, неинфекционных заболеваниях печени и новообразованиях, которые могут быть перепутаны с FIP, уровень этого белка находится в пределах нормы. При воспалительном бактериальном перитоните AGP также значительно повышается, однако это состояние можно дифференцировать от FIP с помощью цитологического исследования выпотной жидкости.
- Цитологическое исследование выпота — при влажной форме FIP выпотная жидкость имеет низкую клеточность, среди клеток встречаются ппреимущественно нейтрофилы и макрофаги, в то время как рри бактериальном перитоните клеток крови значительно больше, а также оюнаруживаются внутриклеточные бактерии. Кроме того, цитология очень важна для того, чтобы отличить вирусный перитонит от лимфосаркомы, которая тажже может давать выпот в брюшную и грудную полость.
При сухой форме инфекционного перитонита обычно также превышает 1280, при этом нулевой титр исключает эту форму патологии.
Важно! Здоровые кошки с высоким титром антител к коронавирусу НЕ являются больными сухой формой FIP.
Прижизненная диагностика сухого инфекционного перитонита остается сложной задачей.Трудности возникают из-за отсутствия неинвазивных (без вмешательства во внутренние органы) подтверждающих тестов у кошек без выпота.
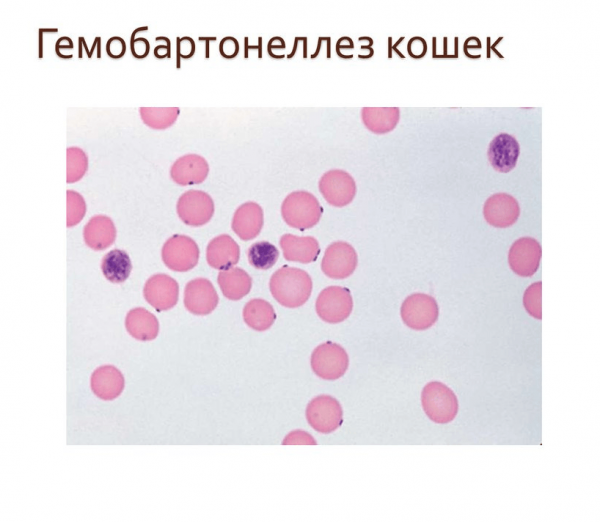
Что такое гемобартонеллёз
Возбудитель инфекционной анемии — кошачья гемобартонелла, или Haemobartonella felis. Это гемотрофная бактерия в форме зёрнышка, у которой нет оболочки. Она паразитирует на поверхности эритроцита, прикрепляясь к наружной мембране. Повреждённые клетки разрушаются селезёнкой и выводятся из кровяного русла. У инфицированной кошки развивается анемия, или малокровие. Из-за недостатка эритроцитов нарушается снабжение кислородом всех внутренних органов, что приводит к ослаблению их функций. Длительная гипоксия вызывает отмирание тканей, что угрожает жизни домашнего питомца и требует срочной медицинской помощи.
Гемобартонеллёз поражает клетки крови эритроциты, которые выводятся организмом из кровяного русла, провоцируя анемию
Микроорганизм Haemobartonella felis занимает промежуточное положение между микоплазмами и риккетсиями. Этот паразит крови не живёт вне организма кошки, поэтому его невозможно изучить в лабораторных условиях. Нет достоверных сведений о том, как защищает питомца иммунная система после заражения гемобартонеллёзом. Ветеринарам известны случаи, когда возбудитель присутствует в кровеносном русле животного и не вызывает анемию. Но большинство кошек болеют в тяжёлой форме, когда уничтожить паразита не удаётся.
Причины возникновения
Выделяют следующие причины возникновения явления спутанного сознания:
- травматическая (последствия проникающей черепно-мозговой травмы);
- в случае ушиба мозга ( ткани органа подвержены высокой чувствительности);
- возникновение аневризмы (расширенный кровеносный сосуд воздействует на соседние ткани);
- отравление ртутью;
- увеличенная доза содержания алкоголя в крови;
- наркотическое опьянение;
- воздействие нейротропным газом на дыхательную систему;
- попадание фосфорорганических соединений в пищеварительную систему;
- отравление нейротоксическими веществами – рыбы фуги, грибов, карамболы;
- гипертермия, возникающая вследствие инфекционных заболеваний;
- болевой шок во время перелома, вывиха, значительной кровопотери;
- тяжелые заболевания – туберкулез, энцефалит, сахарный диабет, все виды гепатитов, синдром приобретенного иммунодефицита человека на конечной стадии развития;
- прогрессирование роста опухоли на последней раковой стадии (во время процесса происходит интоксикация);
- ишемическая болезнь, все виды инсультов, протекающие как незаметно, так и явно;
- инфаркт миокарда, с ярко выраженным болевым синдромом и нарушением кровотока;
- вегетососудистая дистония – происходит расширение сосудов на участках вегетативной системы организма;
- возрастные заболевания старческая деменция, болезнь Альцгеймера, маразмы всех видов;
- яркий эмоциональный всплеск;
- переохлаждение;
- период без сна длительное время;
- кислородное голодание;
- оглушение 1 и 2 степени.
Потеря способности ориентироваться в окружающем пространстве может быть вызвана временными патологическими факторами, такими как опьянение или падение уровня сахара в крови, а также неврологическими заболеваниями, психическими расстройствами, которые протекают с психотическими эпизодами. От причины зависит продолжительность дезориентации, способность просить о помощи, использовать компенсаторные функции (например, память). Пространственная дезориентировка провоцируется следующими состояниями:
- Очаговые поражения ЦНС. Локальное поражение мозговых структур – одна из наиболее распространенных причин нарушений ориентировки в пространстве. Симптом обнаруживается при черепно-мозговых травмах, опухолях мозга, инсультах.
- Нейродегенеративные заболевания. Нарушение топографической ориентации наблюдается у старых, пожилых лиц с болезнью Альцгеймера, болезнью Пика, другими нейродегенеративными патологиями. Невозможность узнавать местность, прокладывать маршрут возникает при развитии деменции, в психотическом состоянии.
- Психотические расстройства. Больные с психическими заболеваниями в состоянии психоза теряют способность правильно оценивать себя и окружающую обстановку. Они оказываются дезориентированными в пространстве, времени, собственной личности.
- Употребление наркотиков, алкоголя. Состояние алкогольного или наркотического опьянения часто сопровождается утратой способности определять собственное месторасположение. Снижается умение действовать целенаправленно, становится невозможным составление маршрута.
- Действие лекарственных препаратов. Потеря ориентации может являться следствием приема некоторых лекарств. В качестве побочного эффекта она разворачивается при использовании антигистаминных препаратов, мышечных релаксантов, транквилизаторов, психостимуляторов, некоторых обезболивающих, противовоспалительных средств.
Причины парапроктита
В большинстве случаев воспаление вызывают условно-патогенные бактерии и грибы, которые в норме присутствуют в кишечнике человека; однако, если им удаётся преодолеть слизистую оболочку и попасть в ткань, окружающую прямую кишку, в условиях отсутствия кислорода они начинают стремительно размножаться и вызывают острый воспалительный процесс. Как правило, парапроктит вызывается сразу комплексом возбудителей, в число которых может входить стрептококки, стафилококки, кишечная палочка.
Спусковым механизмом развития парапроктита может быть любое повреждение слизистой прямой кишки. Поэтому в число факторов риска парапроктита входят:
- анальные трещины;
- проктит
(воспаление слизистой оболочки прямой кишки); - запоры
(плотные каловые массы могут травмировать слизистую); - диарея
(длительное расстройство стула приводит к повреждению слизистой оболочки); -
геморрой
(лопнувшие геморроидальные узлы образуют открытые ранки).
Часто инфекция проникает через анальные железы. Данные железы предназначены для выделения ферментов, способствующих перевариванию пищи, и слизи, облегчающей прохождение каловых масс. Анальные железы выходят в прямую кишку в криптах – тканевых карманах, открытых навстречу движения каловых масс. В случае нарушения процесса опорожнения прямой кишки или при травме крипты (даже незначительной), крипта может закупориться. В результате в железе развивается воспалительный процесс, и инфекция по её протоку попадает в клетчаточные пространства.
Иногда инфекция может попасть в околопрямокишечные ткани с током крови. В этом случае источником инфекции могут быть воспалительные процессы в других органах.
Диагностика заболевания
Диагностика заболевания возможна только при исследовании мазков крови. Таких проб необходимо взять не менее 10, взятых в разные промежутки у больного животного на разных этапах проявлений. Общий клинический осмотр и общий анализ крови редко дают положительные результаты и верную постановку диагноза.
Патологоанатомические изменения характерны только для острой стадии течения. Отмечают увеличившееся в размерах сердце, заметны небольшие сгустки крови, клетки сердца (кардиомиоциты) набухшие и имеют ярко выраженные признаки дистрофии. В просветах сосудистых сплетений находятся кровяные сгустки.
Легочные структуры имеют тестообразную консистенцию, красного цвета, а на поверхности разреза выделяется жидкость пенистого характера. Строма непосредственно легкого характеризуется отечностью и выраженным утолщением с инфильтроваными лимфоцитами.
Почечные структуры увеличены в объеме, плотные, а в просвете канальцем диагностируются белковые массы с гиалиновыми цилиндрами. Эпителиальные клетки изменены дистрофическими процессами. Печень и селезенка увеличены в объеме, имеют дряблую структуру.
Постановка прижизненного диагноза на гемобартенеллез у кошек включает некоторые дополнительные методики, такие как реакция иммунофлюоресценции, и полимеразной цепной реакции. Но основным анализом считается исследование мазка крови, предварительно окрашенного по Романовскому-Гимза. При этом возможно обнаружить микоплазмы, расположенные на поверхностных мембранах не только красных кровяных телец, но и лейкоцитов, тромбоцитов и даже в плазме крови.
Общий анализ крови позволяет обнаружить также и снижение количества эритроцитов по соотношению с лейко и тромбоцитами.
Штаммы коронавируса. Вирусный перитонит кошек
Принято разделять два штамма вируса – собственно «кишечный» коронавирус кошек (FCoV) и вирус инфекционного перитонита кошек (FIPV). Эти вирусы чрезвычайно близки по антигенному составу, причем FIPV представляет собой мутантную форму кишечного вируса (изменение происходит в организме животного-носителя под воздействием стресс-факторов).
Кишечная форма коронавирусного энтерита (FCoV) обычно протекает достаточно легко и не является заболеванием, угрожающим жизни, в то время системная форма – инфекционный перитонит является тяжелым 100% летальным состоянием.
Очень важно понимать, что хотя заболевание коронавирусным энтеритом и инфекционным перитонитом имеют одного и того же возбудителя, это принципиально разные, ни в коем случае не тождественные заболевания. Кошка с кишечным коронавирусом может никогда не заболеть вирусным перитонитом, а кошка с FIP может не выделять вирус из кишечника с фекалиями
Вирус инфекционного перитонита кошек FIPV – продукт мутации штамма кишечного коронавируса. FCoV имеет тропность к эпителиальным клеткам кишечника и размножается только в них, в то время как после мутации вирус поражает макрофаги (клетки лейкоцитарной системы, основная функция которых – поглощение чужеродных клеток) и с током крови распространяется по всему организму, таким образом поражая все системы органов.
Важно! Коронавирус не равен FIP! Если у вашей кошки обнаружили коронавирус – это еще не значит, что она больна. Достоверного теста на FIP не существует, все современные методы исследования позволяют определить только сам коронавирус или антитела к нему
Заразность кишечной формы коронавируса крайне высока, при этом вероятность спровоцировать заболевание вирусным перитонитом кошек, напротив, мала – вирусный перитонит кошек развивается менее чем у 10% кошек, инфицированных коронавирусом.
В зоне риска находятся животные до года, а также содержащиеся в неудовлетворительных условиях, испытывающие воздействия стресса или других иммуносупрессивных состояний.
При контакте кошки с коронавирусом существуют 4 варианта развития событий:
- У животного разовьется FIP (как было сказано выше, это менее 10% зараженных животных).
- Кошка некоторое время будет выделять вирус, вырабатывает антитела, затем прекращает выделять вирус, и титр антител снижается вплоть до нуля. Примерно в половине всех случаев заражения выделение вируса длится в пределах месяца, и только 5% кошек выделяют вирус более 9 месяцев.
- Кошка становится носителем FCoV пожизненно (13% всех инфицированных кошек). Такие кошки постоянно выделяют FCoV в фекалиях, и он может быть обнаружен. Большинство пожизненных носителей остаются клинически здоровыми, однако у некоторых проявляется хроническая диарея.
- Кошка устойчива к вирусу – представляется, что около 4% кошек из всей популяции абсолютно устойчивы к коронавирусной инфекции, они никогда не выделяют вирус во внешнюю среду, у них вырабатывается иммунный ответ, который практически невозможно обнаружить, т.к. титр антител имеет предельно низкие значения.
Диагностика
1. Нативный мазок. Это мазок фекалий на лабораторном стекле с добавлением капли физраствора. Под микроскопом в свежих фекалиях (которые хранились не дольше 2-х часов) можно заметить движущиеся трофозоиты. Однако, на такой анализ сдается только свежий и жидкий кал. Если стул оформленный, то это означает, что трофозоиты или погибают в толстом отделе кишечника, уничтожаясь микрофлорой, либо они превращаются в цисты. И исследовать такой кал с помощью нативного мазка нет смысла.
2. Окраска мазка с помощью разных растворов (Люголя или по Романовскому-Гимзе). Данный метод не требует спешки и используется для поиска уже не живых трофозоитов или цист.
3. Флотационный метод. Это метод, когда часть фекалий смешивается с раствором сульфата цинка, в результате чего цисты тонкой пленкой собираются на поверхности материала. Эту пленку исследуют далее с помощью микроскопа.
4. Экспресс-тесты. Экспресс-тесты – это тесты на антиген, с помощью которых за 10-15 минут можно поставить диагноз, не прибегая к микроскопии. Материал капается на поле теста, где происходит химическая реакция, в результате которой выводится положительный или отрицательный результат (как с тестами на беременность, например).
5. ПЦР. ПЦР – это полимеразная цепная реакция, задача которой является поиск ДНК паразита в исследуемом материале. ПЦР позволяет выявить даже групповую принадлежность протиста, однако может давать ложноотрицательный результат и требует дорогостоящих реактивов.
Симптомы воспаления
Не заметить воспалительный процесс в области анального отверстия кошки невозможно. А вот спохватиться для решения проблемы на уже достаточно поздней стадии – вполне реально
Поэтому очень важно обратить внимание на симптомы, которые происходят на ранней стадии. Закупорка параанальных желез сопровождается следующим:
- меняется поведение кошки: она становится беспокойной, теряет аппетит, постоянно вылизывает область ануса;
- елозит по полу пятой точкой, тем самым стараясь механическим путем выдавить секрет;
- хвост кошка плотно прижимает к анальному отверстию;
- постепенно затрудняется процесс дефекации;
- у животного появляется неприятный запах, от которого невозможно избавиться с помощью простых гигиенических процедур.
На более поздних стадиях появляются следующие симптомы:
- таз кошки постепенно начинает сковываться, наблюдается постепенное изменение походки;
- повышается температура тела;
- ткани возле анального отверстия опухают, отекают, краснеют. При надавливании выделяется жидкость молочного или светло-желтого цвета с неприятным запахом;
- анальные мешки увеличиваются в размере. В некоторых случаях развивается абсцесс. Он характеризуется активным гнойным воспалением, следствием которого становятся свищи и язвы;
- хвост у кошки приобретает сальный вид.
Диагностика анемии
Исследования на анемию часто выполняются как часть клинического анализа крови (общий анализ крови). Наиболее показательно исследования гематокрита (общий процент осажденных эритроцитов) — чтобы измерить гематокрит, образец крови обрабатывают в центрифуге, чтобы отделить эритроциты от сыворотки (жидкая часть крови). После разделения, образец измеряют, чтобы определить, какой процент образца составлен из эритроцитов. Двадцать пять — сорок пять процентов крови здоровой кошки будут эритроцитами. Если гематокрит ниже 25%, кошка анемична. Другие исследования для определения анемии включают в себя измерение количества эритроцитов и содержание в них гемоглобина
Когда у кошки есть признаки анемии,важно знать, производит ли костный мозг увеличенное число новых эритроцитов в ответ на потерянные эритроциты. Некоторые новые эритроциты будут выпущены преждевременно, и эти молодые эритроциты (ретикулоциты), могут быть окрашены для более простой идентификации в мазке крови
Наличие увеличенного числа ретикулоцитов указывает, что анемия регенераторная, т.е. сопровождается нормальным синтезом молодых клеток, замещающих потерянные эритроциты.
Тщательное исследование мазка крови также важно, чтобы найти паразитов, которые могли бы вызывать разрушение эритроцита и другие аномальные клетки, которые могли бы указать на изменения других форменных элементов.
Биопсию или аспират костного мозга выполняют если есть подозрение, что костный мозг не реагирует адекватным ответом (синтезом новых эритроцитов) на анемичное состояние. Образец костного мозга берется с помощью специальной иглы (исслдеование проводится под общей анестезией) и анализируется, предоставляя ценную информацию о его состоянии и иногда показывая причину анемии.
Биохимический анализ крови и анализ мочи — другие важные анализы для кошек с анемией. Эти анализы оценивают функцию внутренних органов и электролитном обмене, и предоставляют важную информацию о полном здоровье кошки.
Осмотр фекалий на наличие паразитов важен, чтобы идентифицировать наличие паразитов в кишечнике, которые могли бы вызывать хроническую потерю крови.
Наконец, анемичная кошка должна быть проверена на вирус лейкоза кошек (FeLV) и вирус иммунодефицита кошек (FIV), потому что эти вирусы — важные и частые причины анемии.
Острое катаральное воспаление слизистой оболочки носа
Этиология
Острое катаральное воспаление слизистой оболочки носа бывает первичным, если развивается сразу же вслед за действием факторов, его обусловливающих, например, дыма во время пожара или сварочных работ, проводимых в квартире, продолжительного сквозняка, а также различных вредных паров, применяемых для дезинфекции и дезинсекции квартир. Вторичные катары носа регистрируют при ряде инфекционных (ботулизм, туляремия, болезнь Ауески) и особенно незаразных болезней (гаймориты, фронтиты, пульпиты, периодонтиты и о до итоге иные остеомиелиты, ларингофарингиты, бронхиты).
Патогенез
Болезнь в одних случаях сопровождается иссушением, загрязнением, повреждением слизистой носа, в других случаях — гиперемией, гиперсекрецией клеток, продуцирующих слизь, с последующим их перерождением. Внутренние агенты (микробы, вирусы, паразиты, яды) способствуют быстрому развитию дегенеративно-дистрофических изменений в слизистой оболочке.
Воспаление слизистой оболочки носа сопровождается отечностью и накоплением экссудата в носовых ходах, что затрудняет нагревание, очищение и прохождение воздуха в легкие. При этом жизнедеятельность клеток мерцательного эпителия нарушается, отмечается повышенное их отторжение. Продукты воспаления и микробные токсины всасываются из воспаленной слизистой оболочки в кровь и лимфу, вызывая интоксикацию организма. Недостаточное поступление воздуха, а соответственно и кислорода, наличие в кровяном русле токсических веществ отрицательно влияют на функцию внутренних органов и тканей.
Симптомы
В результате раздражения слизистой оболочки кошки часто чихают, трут нос о лапы передних конечностей. Возможно общее угнетение состояния животного, снижение упитанности. При осмотре отмечают гиперемию, отечность и повышенную чувствительность слизистой. Припухание тканей приводит к сужению носовых ходов и сопящему дыханию. По мере усиления процесса регистрируется обильное истечение из носа. Экссудат может быть жидким и прозрачным (серозный) или густым и мутным, что связано с наличием лейкоцитов, эпителиальных клеток и мелких частиц пыли. В дальнейшем развивается конъюнктивит с гиперемией и опуханием век, слезотечением, у некоторых кошек регистрируются ларингофарингиты. Подчелюстные лимфоузлы увеличены, болезненные.
Диагноз
Ставят на основании клинических исследований. При этом детально анализируют выявленный симптомокомплекс: чихание, гиперемию, отечность слизистой, истечение из носовых ходов, угнетение, снижение аппетита. Для уточнения диагноза исключают инфекционные и инвазионные болезни, сопровождающиеся поражением слизистой оболочки носа. Учитывают анамнестические сведения и условия содержания.
Лечение
Прежде всего устраняют причину возникновения заболевания
Обращают внимание на кормление, содержание, характер прогулок; исключают действие на слизистую носа паров кислот, щелочей, нашатырного спирта, аэрозоля «Прима», дихлофоса, мельчайших частиц дуста, боракса, стирального порошка и других смесей, вызывающих сильное раздражение слизистых оболочек носа, трахеи и бронхов. При подозрении на инфекционные или инвазионные болезни поступают согласно действующим инструкциям (изоляция, дезинфекция, специфическое лечение или прививки)
Для орошения полости носа назначают 0,25%-ный раствор новокаина с антибиотиками, 2-3%-ный раствор борной кислоты, 0,5-1%-ный раствор танина, 1-2%-ный раствор сульфата цинка, 3-5%-ный раствор бикарбоната натрия или смесь ментола с растительным маслом, а также ингаляции скипидара.
Для инстиляции дезинфицирующих водных растворов применяют аппарат «Росинка». После снятия фи бри новых наложений, удаления корочек поверхностные эрозии обрабатывают 1%-ным раствором нитрата серебра, 2-3%-ным раствором молочной кислоты или смесью поровну йод-глицерина. Профилактика заключается в улучшении ухода и условий содержания. Целесообразно на период работы со стиральным порошком, инсектицидными и дератизационными средствами изолировать комнатных животных, в том числе и кошек, в другое помещение.