Причины миозита у собак
При миозите воспалительный процесс охватывает одну или сразу несколько мышц (например, мышцы голени и тазобедренного сустава). Опасность заболевания состоит в том, что воспаление может охватить соседние участки тела, а также поражать соединительные ткани внутренних органов и нервные окончания.
К причинам, которые могут спровоцировать возникновение миозита, относятся:
- переохлаждение организма;
- пожилой возраст питомца (часто именно этот фактор приводит к развитию ревматической формы миозита у собак);
- повышение мышечной массы;
- слабый иммунитет;
- вирусные и бактериальные инфекции;
- тяжелые физические нагрузки;
- интенсивные тренировки при отсутствии правильной подготовки;
- повреждения мышц (растяжение, порыв);
- генетическая предрасположенность.
На заметку! В ряде случаев к воспалению мышц у собаки приводит не одна, а сразу несколько причин. Например, переохлаждение (долгая прогулка под дождем) и преклонный возраст. Сочетание этих факторов провоцирует развитие миозита и требует немедленного обращения за ветеринарной помощью в Москве.
В группе риска, т.е. в категории животных, которые более остальных подвержены миозиту, находятся рабочие породы собак – пастушьи, охотничьи, служебные. К ним относятся немецкие овчарки, западносибирские лайки, ротвейлеры, сенбернары, доберманы и др. Это связано с тем, что они регулярно испытывают повышенные физические нагрузки.
Общая информация
Межпозвоночные диски состоят из гелеобразного ядра и окружающего его плотного фиброзного кольца, покрытых сверху слоем хрящевой ткани. Они выполняют амортизирующую функцию, препятствуя повреждению позвонков при беге, ходьбе и прыжках, а также способствуют подвижности и гибкости всего позвоночного столба.
В процессе естественного старения, а также в условиях повышенной нагрузки, происходит постепенное уменьшение высоты межпозвонкового диска. Нарушается обмен веществ в его ядре, появляются трещины в окружающем фиброзном кольце. Появляются выпячивания дисков – протрузии и грыжи. По мере прогрессирования заболевания, в него вовлекается хрящевая ткань и кости, возникают остеофиты – костные разрастания, которые становятся причиной ограничения подвижности и выраженного болевого синдрома.
Поскольку патологические изменения проходят в непосредственной близости от спинного мозга и его корешков, это приводит к их сдавлению и воспалению, а также рефлекторному развитию мышечного спазма. В результате человек испытывает характерные симптомы, по которым можно заподозрить заболевание.
Симптомы патологии у собак
По внешним характеристикам, грыжа у собаки выглядит как небольшая опухоль, шарообразного типа. Она мягкая на ощупь, располагается в подавляющем большинстве в области живота.
Незащемленный тип грыжи не доставляет собаке особого дискомфорта. Даже опытный владелец не всегда может своевременно заметить мягкое новообразование. Особенно если собака имеет от природы густую шерсть.
Грыжа у собаки на животе в области диафрагмы и вовсе остается незамеченной, так как при таком выпячивании шишки снаружи нет. Существует несколько видов грыж у собак, локализующиеся в определенных участках тела и возникающие на фоне различных факторов. Различают следующие виды:
Пупочная грыжа у собак – диагностируется в подавляющем большинстве среди щенков. Петли кишечника, выпадают в пупочное кольцо. У малыша отмечается припухлость, мягкая на ощупь в области пупка. При этом питомец не ощущает выраженного дискомфорта или же болезненных ощущений. Но только в том случае, если нет защемления. В подавляющем большинстве, грыжа проходит самостоятельно без постороннего вмешательства. Не стоит пускать на самотек обнаруженную пупочную грыжу
Важно наблюдать за ней и в случае защемления, обратиться к ветеринарному специалисту за помощью.
Грыжа в области паха – паховая грыжа у собак диагностируется в самок, особенно в период вынашивания плодов, после тяжелой беременности или осложненного родового процесса. В образованные грыжевые ворота выпадают части внутренних органов – петли кишечника, мочевой пузырь или матка
Грыжа диагностируется в нижней части живота и часто доставляет питомцу дискомфорт.
Промежностная грыжа у собак – диагностируется у кобелей и самок старше 7 лет. Промежностная грыжа не доставляет особого дискомфорта собаке. Выглядит как небольшое образование, мягкое на ощупь, локализующееся в области анального отверстия. Выпадать может мочевой пузырь, петли кишечника, сальник или простата. При обнаружении шаровидного новообразования обратиться в ветеринарную клинику. Связано это с тем, что промежностная грыжа, может оказаться грыжей прямой кишки у собаки.
Врожденная или приобретенная диафрагмальная грыжа у собаки. Патология, возникающая в результате нарушений внутриутробного развития, а также на фоне сильных повреждений грудины или брюшной полости. Данный вид заболевания характеризуется перемещением внутренних органов из брюшной полости в грудину. Диафрагмальная грыжа проявляется отечными явлениями в легких, развитием недостаточности сердца и проблемами с дыханием. Длительное время после возникновения такого вида грыжи, симптомы отсутствуют.
Межпозвоночная грыжа у собак – обнаруживается у животных в возрасте. При этом пол собаки не имеет особого значения. Межпозвоночная грыжа диагностируется у собак не часто. Характеризуется патологический процесс проникновением позвоночных хрящей в спинномозговой канал. Межпозвоночная грыжа провоцирует сильнейшие болезненные ощущения в спине, особенно во время движения собаки. Грыжа может поражать шейный отдел, грудной или крестцовый.
Симптомы грыжи зависят от ее типа – защемленная или не защемленная. Так, при не защемленной грыже, у питомца может меняться походка. При ущемленной грыже, признаки патологического процесса выражаются в следующем:
- болезненные ощущения – животное может проявлять агрессию по отношению к своему владельцу, когда он дотрагивается до новообразования, скулить, рычать или выгибаться;
- снижается аппетит;
- возникают проблемы с актами дефекации (по причине болей в животе, грудине или же спине);
- изменение температурных показателей тела;
- изменение ритма дыхания и пульса – яркий признак диафрагмальной грыжи;
- изменение количества выделяемой урины или же анурия – при защемлении в грыжевом мешке мочевого пузыря;
- проблемы с координацией движений, боли при ходьбе или изменении положения тела – характерный признак межпозвоночной грыжи.
Отдельно стоит отметить одну из самых опасных грыж – диафрагмальную. При выпадении органов брюшной полости в грудину, возникают такие симптомы как извержение желудочного содержимого, цианотичность видимых слизистых оболочек, нарушение работы сердечной мышцы, повышенная утомляемость питомца, кашель.
Существует ли профилактика?
При врожденных аномалиях и на поздних стадиях развития болезнь не поддается ни консервативной, ни оперативной терапии. По этой причине необходимо быть внимательным к любым изменениям в привычном поведении своего питомца и не заниматься самолечением.
Если ваш любимец входит в группу риска по причине преклонного возраста или особенностей строения своего тела – не расстраивайтесь. Вероятность развития дископатии можно уменьшить. Для этого необходимо придерживаться следующих рекомендаций:
-
Следите за сбалансированностью рациона. Достаточное количество питательных веществ поможет избежать нарушения водно-солевого баланса.
-
Предупреждайте прыжки в высоту и спуск по лестнице. Если пес привык спать на диване – соорудите ему специальную лесенку. Хозяевам такс следует носить своих питомцев на руках, разрешая им перемещаться только по ровной поверхности.
-
Контролируйте вес. При увеличении массы тела урежьте размер суточной порции и повысьте физическую активность.
-
Запишитесь на плавание. Водный вид спорта благоприятно сказывается на состоянии мышечного каркаса и укрепляет позвоночный столб.
-
Помните, что болезнь передается по наследству. По этой причине животных с подтвержденным диагнозом исключают из разведения. Аналогичный запрет накладывается и на их щенков, рожденных задолго до появления тревожных симптомов.
Дископатия у собак – серьезная патология, которую удается вылечить далеко не во всех случаях. Если вы решили завести породистого питомца – постарайтесь добыть как можно больше информации о его особенностях и возможных заболеваниях. Эти сведения помогут предупредить возможные осложнения и сохранить здоровье четвероногого друга.
Статья носит информационный характер. Обратитесь к ветеринару!
Неврологическое обследование при подозрении на пояснично-крестцовый стеноз
На ранних этапах болезни, как правило, есть только боль в L7–S1 и в проекции седалищного нерва по задней части бедра, перемежающаяся хромота тазовых конечностей. Эти симптомы встречаются в 90 % случаях DLSS! Все рефлексы обычно в норме. При средней степени тяжести поражения наблюдается заметная слабость в тазовых конечностях – парез, нарушаются позотонические реакции, изменяются рефлексы (можно заметить снижение сгибательного рефлекса, усиление коленного – псевдогиперрефлексия из-за потери тонуса мышц-антагонистов).В запущенных случаях присутствует выраженный парапарез тазовых конечностей – животное очень тяжело передвигается, встать самостоятельно, как правило, не может, хвостом не машет. На этой стадии может присутствовать недержание мочи и кала. Сгибательный рефлекс значительно снижен.
Ключом к постановке диагноза на ранних стадиях является четкое обнаружение боли в L7–S1 и по ходу седалищного нерва. Для этого необходимо проводить правильную пальпацию, которая заключается в том, что при надавливании в области L7–S1 нужно второй рукой поддерживать собаку под живот, чтобы не оказывать давление на ТБС или колено, так как возможно параллельное наличие ОА ТБС и/или ОА при РПКС. Одновременно с пальпацией можно поднять хвост, это усилит компрессию в L7–S1. Отдельнопроверяют боль в ТБС – вытягивание конечности назад без переразгибания в L7–S1 (Проводят тест, лежа на боку) и в коленном суставе – проверяем СПВЯ. Седалищный нерв пальпируется большим пальцем или указательным в каудальной части бедра между двуглавой и полуперепончатой мышцами. Пальпация должна быть глубокой! Еще седалищный нерв можно пальпировать через прямую кишку. При сомнительных результатах можно провести динамический прогибающий тест на выявление боли в L7–S1. Для этого нужно вытянуть обе тазовые конечности назад (собака при этом стоит) и пружинно прогибать позвоночник, используя бедра как рычаг (нужно быть уверенным, что в ТБС нет боли). Если собака крупная, кладем ее на пол в боковом положении, упираемся коленом в область L7–S1, одной рукой охватываем оба бедра, другую кладем на грудину и проводим умеренные пружинные разгибающие движения. Данный тест является наиболее болезненным! Нужно быть готовым к резкой и агрессивной реакции со стороны собаки (рис. 3)!
Рис. 3. А–В – пальпация седалищного нерва. С – тест на динамический лордоз. D – анатомическое расположение седалищного нерва (двуглавая мышца удалена).
https://youtube.com/watch?v=5L3qGFZCLqc
Как проходит диагностика
На начальной стадии заболевания в диагнозе ошибаются даже врачи. Это происходит из-за отсутствия серьезных повреждений и пренебрежения дорогостоящими методами исследования. Наиболее точную картину дают МРТ и миелография. Если ветеринар рекомендует эти исследования – не отказывайтесь. В противном случае на лечение питомца уйдет гораздо больше денег, а шансы на его успешное выздоровление будут меньше.
После сбора анамнеза, оценки рефлексов и определения чувствительности конечностей с помощью зажима и иглодержателя, а также получения результатов по выше перечисленным исследованиям определяют стадию, форму и вид патологии. Все это позволяет понять, как лечить дископатию у собак, так как для каждого случая предполагается свое решение.
Диагностика и лечение заболевания
Если у питомца появились первые признаки дископатии, следует обратиться к ветеринару. Врач осматривает животное и назначает обследования. Для исключения проблем с позвоночником (переломы, опухоли и т.д.) делают рентген. Также при возможности делают компьютерную томографию или МРТ. Эти исследования позволяют наиболее точно увидеть состояние спинного мозга.
Еще один эффективный метод диагностики – миелография (рентген с применением контраста). Собаке предварительно делают наркоз, затем вводят контрастное вещество в область между оболочками спинного мозга и делают снимок. С помощью такого метода можно обнаружить сдавливание спинномозгового канала.
Терапию дископатии проводят медикаментозно или оперативно.
Лечить препаратами можно по такой схеме:
Препараты, снимающие воспаление. Для этого применяют кортикостероиды (дексаметазон, преднизолон) или нестероидные противовоспалительные препараты (римадил, квадрисол, превикокс, кетопрофен). Эти лекарства назначают на 3 недели. Они снимают отек, устраняют воспаление. Перед дачей таких препаратов за 30-60 минут собаке обязательно скармливают альмагель или омепразол для защиты слизистой желудка.
Природные добавки и гомеопатические средства. Являются хорошим дополнением к основному лечению. Наиболее эффективны траумель гель, гелакан, глюкозамин с хондроитином, канвит хондро, терафлекс, витамины группы В в виде инъекций.
Схему лечения стероидами расписывает ветеринарный врач
Очень важно следить за стулом и общим состоянием собаки, т.к. эти препараты могут вызвать кровотечение в кишечнике или желудке
В тяжелых случаях (на 4, 5 и 6 стадии болезни) собаке показана операция. Хирурги находят пораженный позвонок и удаляют часть его дужки, благодаря чему давление на спинной мозг ослабевает. Если операцию провести своевременно, есть шанс полного выздоровления собаки.
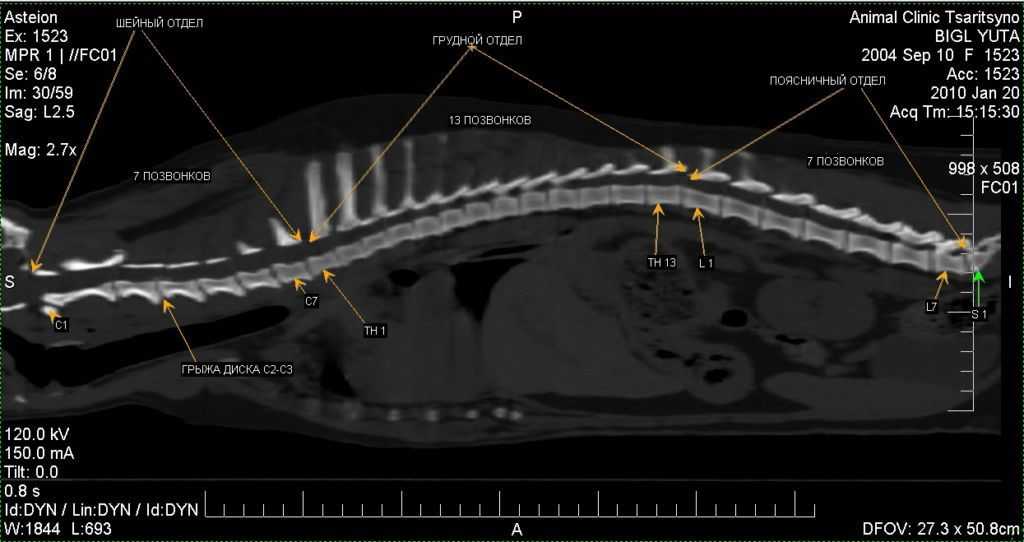
Дископатия на рентгене
Виды
Альтернативное название дископатии – болезнь Хансена. Она подразделяется на два основных вида:
- I тип. В дистрофический процесс, главным образом, вовлечены ткани внешнего кольца, что провоцирует экструзию, то есть его разрыв. В результате развивается отек спинного мозга, воспаление спинального нерва. Данный вид заболевание характеризуется быстрым прогрессированием. Чаще встречается у молодых особей.
- II тип. В большинстве случаев отмечается у собак старше 6 лет. В этом случае дегенеративно-деструктивные процессы развиваются намного медленней. Постепенно формируется протрузия диска, которая приводит к деформации нескольких позвонков.
Диагностика
Алгоритм диагностики спинного мозга и конского хвоста:
- Полный анализ крови, биохимия крови, анализ мочи.
- Рентгенография.
- Исследование спинномозговой жидкости.
- Контрастное исследование (миелография, дискография, эпидурография).
- Магнитно-резонансная томография.
Обзорная рентгенография (стандартная спондилография) — необходима всегда, когда есть подозрение на травму спинного мозга, и дает возможность сделать:
- Ориентировочную оценку состояния позвоночника.
- Расчет величины деформации позвоночника во фронтальной и сагитальной плоскостях.
- Ориентировочную оценку состояния паравертебральных тканей.
- Определить степени зрелости скелета.
- Ориентировочное определение плотности костей.
- Ориентировочную оценку размеров позвоночного канала.
Рис. 4. Миелография позволяет оценить разрушение спинного мозга, несмотря на полную целостность костных структур. Стрелкой обозначено пространство, занимаемое остатками спинного мозга
Рис. 5. Патологоанатомическое вскрытие: спинной мозг у кошки через несколько месяцев после травмы. (Миелография данного пациента на рис.4). Видно полное отсутствие спинного мозга (указано стрелкой).
Компьютерная томография применяется для диагностики травмы позвоночника и спинного мозга:
- информативна для оценки костных структур;
- на КТ возможна оценка паравертебральных тканей;
- в сочетании с контрастной миелографией КТ используется для оценки проходимости ликворных путей;
- применяется для оценки состояния позвоночного канала;
- ориентировочно — спинного мозга.
Но стоит понимать, что на КТ видны только костные структуры и практически не видны мягкотканые структуры и спинной мозг. Основное отличие КТ и МРТ состоит в разных физических явлениях, которые используются в аппаратах. В случае КТ — это рентгеновское излучение, которое дает представление о физическом состоянии вещества; МРТ — постоянное и пульсирующее магнитные поля, а также радиочастотное излучение, дающее информацию о распределении протонов (атомов водорода), т.е. о химическом строении тканей.
Магнитно-резонансная томография наиболее информативна для:
- визуализации спинного мозга субарахноидального и эпидурального пространства;
- визуализации позвоночного канала;
- визуализация дисков;
- раннего выявления патологий, сопровождающихся микроциркуляторными нарушениями в позвоночнике и не выявляемых другими методами лучевой диагностики;
- оценки состояния паравертебральных тканей.
Данный случай хорошо иллюстрирует неэффективность КТ для диагностики повреждений спинного мозга в тех случаях, когда нет значимого сужения спинномозгового канала.
Диагностика
Алгоритм диагностики спинного мозга и конского хвоста:
- Полный анализ крови, биохимия крови, анализ мочи.
- Рентгенография.
- Исследование спинномозговой жидкости.
- Контрастное исследование (миелография, дискография, эпидурография).
- Магнитно-резонансная томография.
Обзорная рентгенография (стандартная спондилография) — необходима всегда, когда есть подозрение на травму спинного мозга, и дает возможность сделать:
- Ориентировочную оценку состояния позвоночника.
- Расчет величины деформации позвоночника во фронтальной и сагитальной плоскостях.
- Ориентировочную оценку состояния паравертебральных тканей.
- Определить степени зрелости скелета.
- Ориентировочное определение плотности костей.
- Ориентировочную оценку размеров позвоночного канала.
Рис. 4. Миелография позволяет оценить разрушение спинного мозга, несмотря на полную целостность костных структур. Стрелкой обозначено пространство, занимаемое остатками спинного мозга
Рис. 5. Патологоанатомическое вскрытие: спинной мозг у кошки через несколько месяцев после травмы. (Миелография данного пациента на рис.4). Видно полное отсутствие спинного мозга (указано стрелкой).
Компьютерная томография применяется для диагностики травмы позвоночника и спинного мозга:
- информативна для оценки костных структур;
- на КТ возможна оценка паравертебральных тканей;
- в сочетании с контрастной миелографией КТ используется для оценки проходимости ликворных путей;
- применяется для оценки состояния позвоночного канала;
- ориентировочно — спинного мозга.
Но стоит понимать, что на КТ видны только костные структуры и практически не видны мягкотканые структуры и спинной мозг. Основное отличие КТ и МРТ состоит в разных физических явлениях, которые используются в аппаратах. В случае КТ — это рентгеновское излучение, которое дает представление о физическом состоянии вещества; МРТ — постоянное и пульсирующее магнитные поля, а также радиочастотное излучение, дающее информацию о распределении протонов (атомов водорода), т.е. о химическом строении тканей.
Магнитно-резонансная томография наиболее информативна для:
- визуализации спинного мозга субарахноидального и эпидурального пространства;
- визуализации позвоночного канала;
- визуализация дисков;
- раннего выявления патологий, сопровождающихся микроциркуляторными нарушениями в позвоночнике и не выявляемых другими методами лучевой диагностики;
- оценки состояния паравертебральных тканей.
Данный случай хорошо иллюстрирует неэффективность КТ для диагностики повреждений спинного мозга в тех случаях, когда нет значимого сужения спинномозгового канала.
Парапроктит: что это такое?
Парапроктит – воспалительный процесс, при котором инфекция проникает в ткани околопрямокишечной области из просвета прямой кишки (устьев анальных желез, расположенных на дне заднепроходных крипт).
Первично происходит воспаление одной из наиболее глубоких крипт, возникает криптогландулярный абсцесс (нагноение), который достаточно часто самопроизвольно вскрывается наружу или в просвет прямой кишки. В других случаях (наиболее часто), такой абсцесс вскрывают хирургическим путем, при этом нередки случаи образования свищей или рецидива абсцесса.
Причины возникновения
Геморрой, анальные трещины, криптиты и пр.
Острый парапроктит возникает при быстром проникновении инфекции в параректальное клеточное пространство – подкожное (наиболее часто), ишиоректальное, пельвиоректальное, ретроректальное (очень редко). В зависимости от пораженного пространства парапроктит различают по локализации – подкожный и т.д. Внутренне отверстие гнойника почти всегда одно, наружных гнойников может быть и два и более. Более чем у половины пациентов гнойник располагается на границе слизистой и кожи.
Как выявить заболевание?
В первую очередь о наличии заболевания говорят характерные признаки. Люди, страдающие парапроктитом, жалуются на сильные боли в области прямой кишки, которые усиливаются при дефекации, на боль в области ануса, гнойные выделения. Однако, чтобы точно поставить диагноз, требуется полноценное обследование.
Диагностика включает в себя осмотр пациента. В большинстве случаев врач сразу определяет наличие гнойника. Однако иногда абсцесс располагается глубоко и осмотр доставляет болезненные ощущения. В этом случае назначается фистулография (рентгеновское обследование) или УЗИ.

